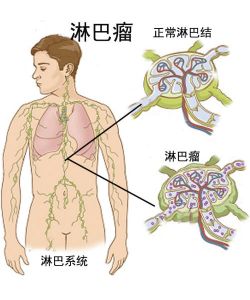
人体大部份的器官都有淋巴系统的存在,在体内淋巴系统负责对抗疾病与感染,其在人体的免疫系统上扮演的举足轻重的角色。当淋巴系统的细胞发生病变或分化成不可控制的突变细胞时,即可能转变为淋巴瘤。由于淋巴系统存在于身体的各个部位,所以淋巴癌可能会开始生成于身体的各部位。近些年,淋巴瘤更成了全球增长最迅速的恶性肿瘤之一。
真人案例
玛丽那年22岁,是名家庭主妇,丈夫是名老师,两人育有一位一岁大的男儿。她的男儿还在哺乳,刚刚要学会步行,在家里常到处乱爬乱撞。玛丽当时咳嗽了好几个礼拜,又不时发烧,胃口也不好,已经瘦了几公斤了。有天,她追着儿子忽然咳个不停到脸色变紫,整个人喘不过气来。还好丈夫在家,马上送去医院检查。此后,事情进展就像旋风一样:X光、验血、电脑断层扫描、抽样本化验。不到几天医生证实了她们所担心的事实:她肺部的肿瘤是癌症,是第四期的淋巴瘤……
淋巴瘤知多少?
恶性淋巴腺瘤或简称淋巴瘤,又可称为淋巴癌,是一种源自淋巴腺系统的癌症。淋巴腺细胞也是白血球的其中一种,所以淋巴瘤有时也算是白血球癌症的其中一种。淋巴腺遍布人体全身,是人类免疫系统一个重要的部分,是淋巴细胞进化和成熟的地方。当它演变成癌症时,淋巴组织会肿大成瘤。所以淋巴瘤可能发生在人体内任何一个有淋巴组织的部位。这包括颈项的双侧、腋下,鼻腔、扁桃腺、胸腔里、腹内、肠胃、大腿内侧、肺部等等。
淋巴瘤历史
淋巴瘤早在1832年就有了记载,当时英国名医病理科始祖汤姆士霍金氏医生(DrThomas Hodgkin)首次报告了淋巴瘤的病例,详细的描述了病人遗体中发现淋巴腺及脾脏肿大的情况。过后,医学界以他的名字来命名这种疾病。现今,淋巴瘤被分为霍金氏淋巴瘤(Hodgkin’s Disease or Hodgkin Lymphoma)或非霍金氏淋巴瘤(Non-Hodgkin Lymphoma)两大类。
淋巴瘤诊断逐一看
如果怀疑患上淋巴瘤,医生会询问你的个人病史并且执行全面的检查,以来确定诊断。检查可能包括触诊颈部、腋下、腹股沟淋巴结或血液检查。医生可能为你做全身的检查,如以下:
f 血液生化检查——包括肝、肾功能及电解质的检查。淋巴瘤的增殖速度发常的快,常引起高尿酸血症,部份血清碱性磷酸酶、乳酸去氢酶会升高。
f X光——了解纵膈腔淋巴结或肺部是否受到侵犯。
f 核磁共振(NMR)——可以明确地告诉医生您的淋巴瘤所在部位。
f 骨髓穿刺切片检查——以了解淋巴瘤是否侵犯至骨髓。
f 淋巴管摄影(Lymphangiogram)——淋巴摄影技术不易且较易引起过敏反应,所以并不是所有的病患都须做此项检查。
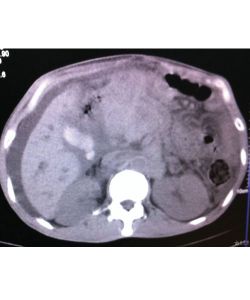
f 电脑断层扫描(CT Scan) ——可以准确的看到体内淋巴瘤扩散的情况。因为淋巴瘤有可能会扩散到骨髓里去,所以需要做骨髓检验才可以真正断定扩散的程度。
f 正子/电脑断层扫描(PET/CTscan)——为淋巴瘤分期,可以取代做骨髓检验。不过正子/电脑断层扫描费用昂贵,也不如普通电脑断层扫描那么普遍可及。
在做了特别的免疫化学染色化验后,淋巴瘤可清楚的被分为霍金氏淋巴瘤和非霍金氏淋巴瘤两大类。2008年世界卫生组织就制定了五种霍金氏淋巴瘤和不少过五十种不同分类的非霍金氏淋巴瘤,种类之多非常复杂。精准的分辨种类非常重要,因为病态、预后和治疗方法是不同的。
@ 霍金氏淋巴瘤——普遍认为是比较慢性和比较容易医治的淋巴瘤,现今的疗法非常有效,初期的患者疗效可达90%,第四期患者的疗效也有60-80%,是癌症被人类成功征服的其中一个例子。
@ 非霍金氏淋巴瘤——视检验类型而定,预后和疗效不一。
* B淋巴细胞非霍金氏淋巴瘤
(B-Cell Non Hodgkin Lymphoma)
* T淋巴细胞非霍金氏淋巴瘤
(T-Cell Non Hodgkin Lymphoma)。
如何分辨淋巴瘤诸多种类和对其之认知可能并不那么重要,因为淋巴瘤也可以简单的依靠病情恶化及蔓延的快慢来分类。有者比较慢性(Low Grade Lymphoma),可能在身体内潜伏了好几个月甚至好几年才被诊断。有些则比较急性(Aggressive Lymphoma),迅速在短短一两个月就肿大扩散。
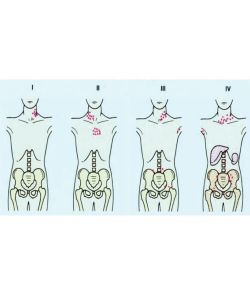
搞清楚淋巴瘤分期
医生必须了解淋巴瘤的分期,才能知道病情蔓延的情况,并且开始针对不同的病情来做最适当的治疗。病情的分期(Staging)非常重要。淋巴瘤分期需要做全身的电脑断层扫描(CT Scan)和骨髓检验。
第一期:
淋巴瘤通常只是影响局部的淋巴腺、单一的淋巴结或器官。
第二期:
隔膜同侧有两个以上部位受侵入或两个淋巴瘤以上。
第三期:
淋巴瘤大多已扩散到隔膜上下(aboveand below diaphragm)全身多个部位的淋巴腺。
第四期:
已扩散到淋巴腺以外的器官,如骨髓、肝脏、肺等。
但是,淋巴瘤的预后与疗法和其他的癌症非常不同。淋巴瘤不需要动手术把它切除,因为你不可能把全身的淋巴腺给切掉。淋巴瘤的疗法是化疗,或有时需要配加电疗。大致上,不管是初期或末期淋巴瘤患者,如果及时就医,可能有效控制病情的机会是60~90%,是一个预后非常好的癌症。
案例追踪
玛丽在家人的鼓励下决定接受医生的治疗。她做了八个月的化疗,病情成功的受到控制。战胜了淋巴瘤的她在短短的两个月后就恢复了病前的体力和健康。她现在还怀孕了,正耐心的和先生儿子等待着新的生命的到来。
淋巴瘤成因是个谜?
当淋巴组织内的淋巴球变成癌细胞时,即称为淋巴瘤。淋巴瘤的发生原因尚未确定,至今仍然是个谜,可能的原因有:人体免疫系统的缺失、滤过性病毒的感染、放射线或药物的使用或遗传性家族史。
1. 免疫系统的缺失
在先天后天免疫缺乏的病人,如器官移植后必须常期接受免疫抑制剂治疗者,某些自体免疫疾病的患者或爱滋病毒感染患者,都较容易罹患淋巴瘤。
2. 病毒的感染
除了爱滋病毒感染外,其它与淋巴瘤有关的病毒包括:Epstein-Barr(EB)病毒感染与一种高度恶性盛行于非洲的布凯特氏淋巴瘤(Burkitt’slymphoma)有关。第一型人类T淋巴球细胞性病毒HTLV-I(Human T-cell Lymphoma Virus, type-I)病毒感染后所引起的成年型T细胞白血病或淋巴瘤。
3. 放射线或药物的使用
曾做过放射线或化学治疗的何杰金氏病,或曾接受过化学治疗的真性红血球过多症的病人,也都较容易衍生后续的淋巴瘤。
4. 遗传
在家族性方面的研究,遗传的因素有一部份的影响,部份染色体的异常在特定的淋巴瘤病患身上也得到证实。